Leichtketten (AL-)Amyloidose
Amyloidosen sind seltene Erkrankungen, denen eine fehlerhafte Faltung von Eiweißen (Proteinen) und damit eine veränderte Eiweißstruktur zugrunde liegt. Eine definierte dreidimensionale Struktur ist Voraussetzung dafür, dass Proteine ihre normale Funktion erfüllen. Die Krankheitszeichen werden durch Ablagerung der falsch gefalteten Proteine, den Amyloidfibrillen, in verschiedenen Organen verursacht.1

- Wie entsteht eine AL-Amyloidose?
- Wie macht sich eine AL-Amyloidose bemerkbar? Welche Symptome treten auf?
- Wie wird die Diagnose einer AL-Amyloidose gestellt?
- Wie sind Heilungschancen und Prognose bei der AL-Amyloidose?
- Wie wird die AL-Amyloidose behandelt?
- Wer ist betroffen?
- Leben mit AL-Amyloidose
- Häufig gestellte Fragen zu AL-Amyloidose
- Weiterführende Links
Die Ablagerungen beeinträchtigen die normale Funktion der betroffenen Organe. Welche Beschwerden im Einzelnen auftreten hängt davon ab, welche Organe durch welche Eiweiße in Mitleidenschaft gezogen werden. Man spricht auch von einer „systemischen“ Erkrankung, da eine Amyloidose prinzipiell den gesamten Körper betreffen kann.12
Wie entsteht eine AL-Amyloidose?
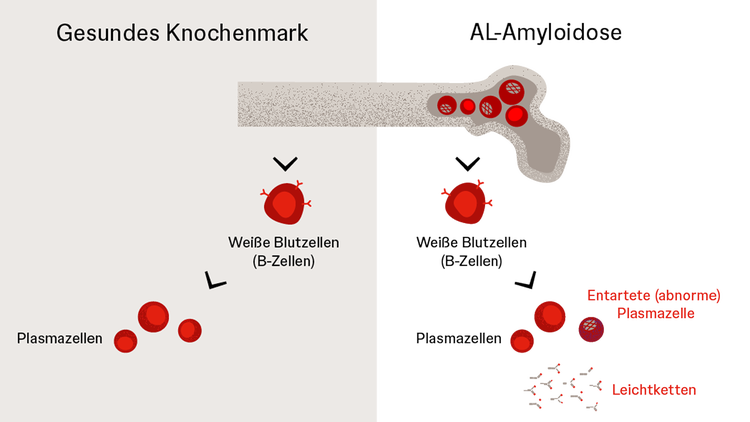
Die AL-Amyloidose ist die häufigste Form der systemischen Amyloidosen. Es handelt sich um eine Knochenmarkerkrankung. Die Eiweißklumpen bestehen bei AL-Amyloidose aus Bestandteilen von Immunglobulinen, die als Leichtketten bezeichnet werden. Daher rührt auch der Name „AL-Amyloidose“, was für „Amyloidose der Leichtketten“ steht. Immunglobuline – Synonym: Antikörper – spielen für die Immunabwehr eine wichtige Rolle.1
Immunglobuline werden im Körper insbesondere von sogenannten Plasmazellen gebildet, die aus dem Knochenmark stammen. Während Plasmazellen von Gesunden vollständige, funktionstüchtige Immunglobuline bilden, setzen die krankhaft veränderten Plasmazellen bei AL-Amyloidose vermehrt unvollständige Immunglobuline und fehlgefaltete Leichtketten ins Blut frei. Diese können sich dann zu schädlichen Faserklumpen zusammenlagern, den Amyloidfibrillen.1
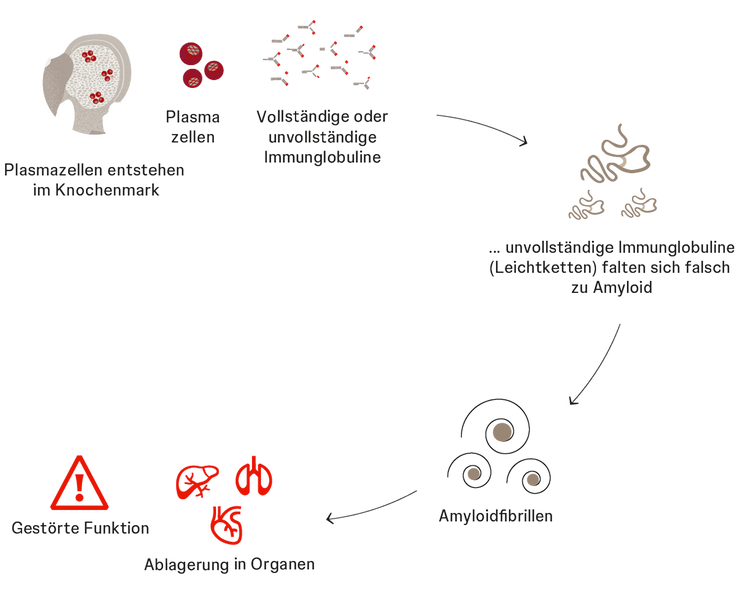
Woher stammen die Leichtketten bei AL-Amyloidose?
Die vermehrte Freisetzung von unvollständigen Immunglobulinen bzw. von Leichtketten kann auch mit bestimmten Erkrankungen des blutbildenden Systems verbunden sein3 wie etwa …
- dem multiplen Myelom oder dessen als monoklonale Gammopathie unklarer Signifikanz (MGUS) bezeichneten Vorstufe
Bei 90 % der Patient:innen mit AL-Amyloidose liegt als Ursache eine Vermehrung einer bestimmten Art von Immunglobulinen (monoklonale Gammopathie unklarer Signifikanz, MGUS) vor.2 Liegt bei Ihnen eine monoklonale Gammopathie vor, sollten Sie sich regelmäßig untersuchen zu lassen und darauf achten, ob Symptome einer AL-Amyloidose in Erscheinung treten. Wie die Häufigkeit der AL-Amyloidose nimmt mit steigendem Alter auch die Häufigkeit einer MGUS zu.2
Von allen AL-Amyloidose-Patient:innen sind etwa 10 % zusätzlich an einem symptomatischen Myelom oder einem B-Zell-Lymphom erkrankt.2
Welche anderen Formen einer Amyloidose gibt es?
Neben den Leichtketten wurden noch weitere Proteine identifiziert, die verschiedene Formen von Amyloidose auslösen können. Derzeit sind mehr als 35 körpereigene Eiweiße bekannt, die zu Amyloidosen mit unterschiedlichen Erscheinungsbildern führen können.14
Die Einteilung der Amyloidoseformen beruht auf dem jeweiligen Vorläuferprotein, dessen Fehlfaltung und Ablagerung die Erkrankung verursacht. Je nach Amyloidoseform können unterschiedliche Organe betroffen sein; auch die Behandlung unterscheidet sich.
Im Folgenden finden Sie eine kurze Beschreibung einer Auswahl wichtiger Amyloidoseformen.4
Typ | Vorläuferprotein | Herkunft der Proteine | Zugrundeliegende Erkrankung | Bemerkung |
|---|---|---|---|---|
Typ AL-Amyloidose | Vorläuferprotein Leichtketten von Immunglobulin | Herkunft der Proteine Plasmazellen im Knochenmark Andere lymphatische Organe (selten) | Zugrundeliegende Erkrankung Monoklonale Gammopathie Multiples Myelom B-Zell-Lymphome | Bemerkung Häufigste Form in industrialisierten Ländern |
Typ | Vorläuferprotein | Herkunft der Proteine | Zugrundeliegende Erkrankung | Bemerkung |
|---|---|---|---|---|
Typ ATTR-Amyloidose | Vorläuferprotein Mutiertes und nicht mutiertes (Wildtyp-)Transthyretin (TTR)-Protein | Herkunft der Proteine Leber > 90 % | Zugrundeliegende Erkrankung Erblich Mehr als 100 Mutationen bekannt | Bemerkung hATTR-v: häufigste erbliche Amyloidose des Menschen |
Es gibt mehrere erbliche Formen der Amyloidose, bei denen eine Genveränderung mit der Bildung von falsch gefalteten Proteinen einhergeht. Ursache der häufigsten erblichen Amyloidose sind Mutationen des Proteins Transthyretin. Sie betrifft vor allem Nervensystem und Herz und wird als hATTR- oder TTR-Amyloidose bezeichnet, wobei "TTR" für Transthyretin steht und „h“ für human.
Typ | Vorläuferprotein | Herkunft der Proteine | Zugrundeliegende Erkrankung | Bemerkung |
|---|---|---|---|---|
Typ SAA-Amyloidose | Vorläuferprotein Im Blutkreislauf zirkulierendes Serumamyloid A | Herkunft der Proteine Leber | Zugrundeliegende Erkrankung Chronische Entzündungen und Infektionskrankheiten | Bemerkung Häufigste Form in nicht industrialisierten Ländern |
Bei der AA-Amyloidose werden die Symptome durch Ablagerungen des fehlgefalteten Proteins Serum Amyloid A (SAA) verursacht. Vor allem bei chronischen Entzündungen wird das Protein übermäßig gebildet und in den Kreislauf ausgeschüttet. Ein Exzess an SAA wird in Amyloidfibrillen umgewandelt, die sich in verschiedenen Organen ansammeln. Betroffen sind insbesondere die Nieren, Magen und Darm und die Leber.1
Auch andere Proteine können den Ausgangspunkt einer Amyloidose bilden. Dazu zählen z. B.:1
- β2-Mikroglobulin (Aβ2M) Amyloidose
- Fibrinogen A α -Kette (Fib-α -) Amyloidose
- Lysozym (Alys-) Amyloidose
Wie macht sich eine AL-Amyloidose bemerkbar? Welche Symptome treten auf?
Mögliche Beschwerden und klinische Zeichen bei AL-Amyloidose sind sehr vielfältig, je nachdem, welches Organ betroffen ist, wie viele und wie stark. Viele der Symptome können ebenfalls bei anderen Erkrankungen auftreten und sind damit nicht eindeutig einer Amyloidose zuzuordnen.
Die am häufigsten betroffenen Organe sind:5

bei ca. 74 % der Betroffenen das Herz

bei ca. 65 % der Betroffenen die Niere

bei ca. 20 % der Betroffenen die Leber

bei ca. 15 % der Betroffenen die Nerven
Bei der Mehrzahl der Patient:innen ist das Herz betroffen. Die Amyloidablagerungen verdicken den Herzmuskel, verringern seine Flexibilität und Leistungsfähigkeit und können Herzrhythmusstörungen verursachen. Bei mehr als zwei Dritteln der Patient:innen ist die Niere geschädigt. Bei bis zu einem Fünftel treten nervenbedingte Symptome auf. Amyloidose in kleinen Blutgefäßen der Haut kann zu Blutungen führen, vor allem in beweglichen Bereichen wie den Augenlidern. Auch das Verdauungssystem kann betroffen sein.26

Müdigkeit

Gewichtsverlust

Einblutungen im Bereich der Augen

Blutung durch Mangel an Gerinnungsfaktoren

Vergrößerte Zunge; Geschmacksstörung; Vergrößert als Knoten tastbare Speicheldrüsen

Herzschwäche
bei der das Herz zwar normal pumpt, aber zu steif ist, um sich richtig mit Blut zu füllen; Herzmuskelverdickung: Atemnot, Kurzatmigkeit, niedriger Blutdruck; Wassereinlagerungen im Gewebe (Ödeme), z. B. den Beinen

Atemnot und/oder Rippenfellerguss (Pleuraerguss)
bedingt durch Herzschwäche

Nierenschwäche
Wassereinlagerungen

Aufschäumender Urin
beim Wasserlassen aufgrund des Eiweißverlusts über den Urin

Nährstoffmangel durch schlechte Aufnahme im Darm, Durchfall und/oder Verstopfung, Völlegefühl

Empfindungsstörungen und/oder abnormale Erregungen
(Taubheit, Kribbeln, Schmerzen in Fingern oder Zehen)

Niedriger Blutdruck und Kreislaufprobleme (Benommenheit)
beim Wechseln der Position

Veränderungen in der Aktivität des Verdauungstrakts

Beeinträchtigte Funktion, Entzündung
Wie wird die Diagnose einer AL-Amyloidose gestellt?
Ob eine Amyloidose vorliegt, ist selbst für Ärztinnen und Ärzte nicht einfach zu erkennen. Daher suchen Betroffene häufig mehrere Ärzt:innen auf, bis die Diagnose feststeht. Dabei gilt: Je früher die Erkrankung erkannt wird, desto eher lässt sich eine Schädigung von Organen vermeiden.26
Für die Diagnosestellung ist die Untersuchung einer Gewebeprobe unabdingbar. Besteht der Verdacht auf eine AL-Amyloidose, wird die Ärztin oder der Arzt weitere Untersuchungen durchführen, etwa von Blut, Urin und Knochenmark, um die genaue Art und Ausdehnung der Erkrankung zu erfassen.26
Der Diagnoseprozess beruht im Allgemeinen auf mehreren Schritten:26

Die Diagnose muss durch die Untersuchung einer Gewebeprobe gesichert werden.

Eine Untersuchung des Knochenmarks klärt die Herkunft des abgelagerten Proteins.

Welche Organe sind in welchem Ausmaß von der Erkrankung in Mitleidenschaft gezogen?

Wie schwer ist die Amyloidose und welche Konsequenzen ergeben sich daraus?
Biopsie – Untersuchung einer Gewebeprobe zur Diagnosesicherung
Die Diagnose muss letztlich durch die Biopsie eines betroffenen Organs gestellt werden. Hierbei wird unter örtlicher Betäubung etwas Gewebe entnommen und im Labor untersucht – am häufigsten erfolgt die Probenentnahme zunächst aus dem Unterhautfettgewebe, aber auch aus dem Knochenmark, dem Magen-Darm-Trakt (Enddarm) oder den kleinen Speicheldrüsen im Mundbereich.1

Manchmal ist die Biopsie eines Organs erforderlich, z. B. einer Niere unter Ultraschallkontrolle oder von Magen oder Darm im Rahmen einer Spiegelung. Fallen die feingeweblichen Untersuchungsergebnisse trotz fortbestehendem Verdacht auf Amyloidose negativ aus, wird die Diagnose in der Regel durch die Biopsie eines anderen betroffenen Organs wie Herz, Leber, Haut gestellt.1
Die Diagnose einer Amyloidose steht fest, wenn sich die Amyloidablagerungen mit dem Farbstoff „Kongorot“ unter dem Mikroskop mit polarisiertem Licht grünlich leuchtend anfärben. In einem zweiten Schritt wird im Labor mit weiteren speziellen Untersuchungsverfahren genauer untersucht, um welches Protein es sich handelt und damit die Form der Amyloidose bestimmt.13
Untersuchung des Knochenmarks – was ist die Ursache der AL-Amyloidose?
Sobald die Diagnose durch eine Biopsie gesichert wurde, muss die Ursache der AL-Amyloidose und die Herkunft des abgelagerten Eiweißes geklärt werden. Dazu ist eine Untersuchung des Knochenmarks notwendig.7
Nach einer örtlichen Betäubung sticht der/die Ärzt:in mit einer dünnen Hohlnadel durch die Außenseite des Knochens und saugt Knochenmark ab. Für die Knochenmarkbiopsie wird eine etwas dickere Hohlnadel benötigt, in der ein Stück Knochen und ein Stück Knochenmark gemeinsam und unversehrt herausgezogen werden.
Meistens werden Absaugung (Aspiration) und Biopsie in einem einzigen Verfahren durchgeführt. Das Knochenmark wird gewöhnlich aus dem hinteren Beckenkamm gewonnen, weil der Knochen dort sehr nah unter der Haut liegt. Das Verfahren ist in der Regel nicht schmerzhaft und kann mit einer örtlichen Betäubung beim/bei der Zahnärzt:in verglichen werden.3
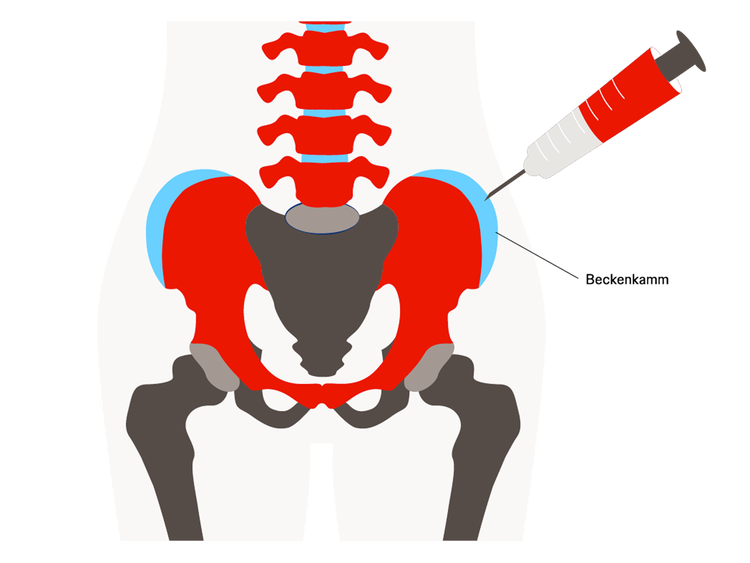
Ein Krankenhausaufenthalt ist dafür nicht erforderlich. Das Verfahren selbst dauert etwa 10 Minuten, danach müssen Sie weitere 15 Minuten liegen bleiben. In der Regel nimmt der/die Fachärzt:in für Hämatologie und Onkologie den Eingriff vor.
Untersuchung der Organfunktion – wie fortgeschritten ist die AL-Amyloidose?
Sobald die Diagnose gestellt ist, werden verschiedene Untersuchungen durchgeführt, um festzustellen, wie weit die Amyloidose fortgeschritten ist, und um die betroffenen Organe zu identifizieren.
Mögliche Untersuchungen sind:36
- Ultraschalluntersuchung (Echokardiografie)
- Magnetresonanztomografie (MRT)
- Bestimmung von Biomarkern einer Herzschädigung: B-Typ natriuretisches Peptid (BNP) oder NT-proBNP und Troponin
- Elektrokardiogramm (EKG)
- Langzeit-EKG bzw. 24-Stunden-EKG
- Bestimmung von Kreatinin, Harnstoffstickstoff, Albumin im Blut zur Beurteilung der Nierenfunktion
- Untersuchung von Albumin und anderen Proteinen im Urin, ggf. im 24-Stunden-Sammelurin
- Ultraschalluntersuchung
- Körperliche Untersuchung
- Elektromyografie (EMG)
- Schweißuntersuchung zur Beurteilung einer Schädigung des autonomen Nervensystems
- Leberwerte
- Ultraschalluntersuchung oder Computertomografie des Oberbauchs
- Gastroskopie mit Biopsien
- Koloskopie mit Biopsien
Welche Blutwerte sind bei AL-Amyloidose erhöht?
Bei den allermeisten Patient:innen lässt sich die der AL-Amyloidose zugrundeliegende Knochenmarkerkrankung mit veränderten Plasmazellen durch Untersuchungen des Bluts, des Urins und gegebenenfalls des Knochenmarks nachweisen. Im Blut finden sich bei der Untersuchung der Eiweiße meist Hinweise auf die typischen Immunglobulin-Bruchstücke (monoklonale Gammopathie).3
Wie sind Heilungschancen und Prognose bei der AL-Amyloidose?
Die AL-Amyloidose ist eine chronische Erkrankung. Auch mit Behandlung kann die AL-Amyloidose derzeit nicht geheilt werden. Oft ist es jedoch möglich, die Krankheit bei früh begonnener Behandlung und u. a. in Abhängigkeit vom Schweregrad, über mehrere Jahre hinweg in Schach zu halten.8
Es gibt verschiedene Systeme, um den Schweregrad Ihrer Krankheit und deren Prognose sowie das Risiko von behandlungsbedingten Komplikationen einzuordnen. Dazu nutzen Ärztinnen und Ärzte u. a. die Ergebnisse von Blutuntersuchungen und bildgebenden Verfahren, die die Funktion des Herzens widerspiegeln sowie Blut- und Urinuntersuchungen zur Beurteilung der Nierenfunktion und den Gehalt an freien Leichtketten im Blut.910

Wie wird die AL-Amyloidose behandelt?
Zur Behandlung der AL-Amyloidose setzen Ärztinnen und Ärzte fast immer eine Kombination aus verschiedenen Behandlungen ein. Da es sich um eine „systemische“ Erkrankung handelt, die also den gesamten Körper mit einbeziehen kann, spielen lokale Therapien wie Chirurgie oder Strahlentherapie eine geringere Rolle.1
Ihr Behandlungsteam
Es ist sinnvoll, wenn Sie sich in einem Amyloidosezentrum behandeln lassen, das sich auf diese Krankheit spezialisiert hat. Dabei erfolgt die Therapie durch ein multidisziplinäres Team, zu dem – neben dem/der Hausärzt:in – insbesondere Ärzt:innen für Hämatologie und Onkologie, Kardiologie, Nephrologie, Radiologie, Neurologie und Pathologie auch Fachpflegekräfte, Physiotherapeut:innen, Ergotherapeut:innen und Sozialarbeiter:innen vertreten sein können.

Medikamente und Stammzelltransplantation
Jede:r Patient:in mit AL-Amyloidose mit Organbefall sollte sich einer Behandlung unterziehen. Ziel der Behandlung ist, ein Fortschreiten der Erkrankung mit Verlust von Organfunktionen zu verhindern oder diese sogar zu verbessern. Die Behandlung soll fehlerhafte Plasmazellen eliminieren, die Bildung und Fehlfaltung von Leichtketten vermindern, die Ablagerung von Amyloid in Organen verhindern und die Folgen einer Organschädigung und damit einhergehende Symptome verbessern. Bereits abgelagertes Amyloid lässt sich nicht entfernen.238
Bei einem kleinen Teil der Betroffenen kann als erste Maßnahme eine Stammzelltransplantation in Frage kommen. Diese muss individuell mit dem Arzt oder der Ärztin abgesprochen werden. Die meisten Patient:innen erhalten Medikamente, häufig Kombinationen aus mehreren Arzneistoffen. In der Regel sind im Krankheitsverlauf mehrere Behandlungen erforderlich.238
Die Behandlung mit Antikörpern soll Plasmazellen zerstören, die übermäßig viele Leichtketten bilden. Antikörper sind Eiweißstoffe, die unter die Haut (subkutan) gespritzt oder über die Vene als Infusion verabreicht werden.
Eine Chemotherapie wird z. B. in Tablettenform (oral) oder über die Vene (intravenös) als Infusion verabreicht. Die auch als Zytostatika bezeichneten Medikamente sollen die Vermehrung von Plasmazellen eindämmen.
Mit Hilfe der Stammzelltransplantation sollen eigene, gesunde Blutzellen nach einer Chemotherapie erneut im Körper angesiedelt werden. Aus Blutstammzellen können sich reife Blutzellen entwickeln, z. B. Plasmazellen.
Ist es als Folge der AL-Amyloidose zu einer Schädigung von Organen gekommen, erhalten Patient:innen ggf. weitere Medikamente. Unter Umständen kann eine Blutwäsche (Dialyse) oder Organtransplantation in Betracht gezogen werden.2
Wie finde ich ein Amyloidose-Zentrum?
Da es sich bei Amyloidose um eine seltene und komplexe Erkrankung handelt, sollten Sie zur Diagnostik und Therapie möglichst ein auf Amyloidosen spezialisiertes Zentrum aufsuchen. In Abstimmung mit einem solchen Zentrum erhalten Sie eine interdisziplinäre Betreuung und Behandlung durch Spezialisten, die dem aktuellen Stand der Medizin entspricht.
Hier finden Sie ein geeignetes bzw. nahegelegenes Amyloidose-Zentrum nach den Richtlinien der Deutschen Gesellschaft für Amyloidkrankheiten:
Amyloidose-Startseite-Map
Sind Kontrolluntersuchungen notwendig?
In regelmäßigen Abständen werden Ihre Ärztin oder Ihr Arzt Kontrolluntersuchungen veranlassen, etwa alle 3 oder alle 6 Monate. Diese sind notwendig, um rechtzeitig einzugreifen, wenn die Krankheit fortschreiten sollte.2
Wie lange dauert die Behandlung?
Auch die Dauer der Behandlung kann von Patient:in zu Patient:in individuell ablaufen. Manche Behandlungen werden für eine bestimmte Zeit verabreicht. Es kommt seltener vor, dass Behandlungen auf unbestimmte Zeit durchgeführt und abgebrochen werden, wenn das Medikament nicht mehr wirkt oder zu viele Nebenwirkungen verursacht.
Wer ist betroffen?
Von einer AL-Amyloidose sind vor allem Menschen im mittleren und höheren Lebensalter betroffen. Das durchschnittliche Alter bei Diagnosestellung liegt bei etwa 65 Jahren. Pro Jahr wird in Deutschland bei schätzungsweise 5 bis 13 Personen pro eine Million Einwohner eine AL-Amyloidose diagnostiziert. Dabei erkranken Männer häufiger als Frauen. Da die AL-Amyloidose schwierig zu erkennen ist, ist die Dunkelziffer an betroffenen Patienten und Patientinnen mutmaßlich höher.211
Leben mit AL-Amyloidose
Die AL-Amyloidose kann für Erkrankte, ihre Angehörigen und Freunde eine Herausforderung darstellen. Beschwerden und Beeinträchtigungen können zunehmend den Alltag erschweren und Hilfe erfordern. Nicht zuletzt bedeuten Besuche von Hausärzt:in und Fachärzt:innen einen hohen Aufwand. Im Folgenden finden Sie wertvolle Tipps und Hinweise, wie Sie als Betroffene:r Ihren Alltag mit AL-Amyloidose besser meistern können. Ein gesunder Lebensstil erleichtert den Alltag und unterstützt die Behandlung.
Auf gesunde Ernährung achten
Wie für jeden Menschen spielt die Ernährung eine wichtige Rolle für die Gesundheit. Auch Sie als von Amyloidose Betroffene:r können von einer gesunden und ausgewogenen Ernährung profitieren. Diese kann Ihre Erkrankung zwar nicht aufhalten, aber manche Krankheitssymptome und Nebenwirkungen lindern sowie dazu beitragen, Ihre Leistungsfähigkeit und Lebensqualität zu verbessern. Bitte besprechen Sie mit Ihrer Ärztin oder Ihrem Arzt, welche Maßnahmen für Sie geeignet sind.
Die Empfehlungen der Deutschen Gesellschaft für Ernährung (DGE) für eine gesunde Ernährung gelten für jeden, auch für Patient:innen mit Amyloidose. Sie sind eine Richtschnur für eine gesunde und nachhaltige Ernährung:12

Gut essen und trinken – die Empfehlungen der Deutschen Gesellschaft für Ernährung (DGE)12
- Am besten Wasser trinken
- Obst und Gemüse – viel und bunt
- Hülsenfrüchte und Nüsse regelmäßig essen
- Vollkorn ist die beste Wahl
- Pflanzliche Öle bevorzugen
- Milch und Milchprodukte jeden Tag
- Fisch jede Woche
- Fleisch und Wurst – weniger ist mehr
- Süßes, Salziges und Fettiges – besser stehen lassen
- Mahlzeiten genießen
- In Bewegung bleiben und auf das Gewicht achten
Ernährung bei mit AL-Amyloidose verbundenen Gesundheitsproblemen
Hier sind einige Tipps, wie Sie mit Ernährung Gesundheitsprobleme im Rahmen Ihrer Amyloidose-Erkrankung möglicherweise besser in den Griff bekommen können:
- Mangelernährung vermeiden: Ein guter Ernährungszustand hilft den Patient:innen, die Strapazen der Therapie besser zu überstehen: Essen Sie ausreichend!
- Bei Durchfall: Bei starken Durchfällen sollte die Kost leicht, fett- und ballaststoffarm sein und auf mehrere kleine Mahlzeiten verteilt werden.
- Wegen möglicher Wassereinlagerungen z. B. im Bereich der Beine kann es notwendig sein, weniger Flüssigkeit zu trinken. Dies sollten Sie jedoch unbedingt vorher mit Ihrem Arzt oder Ihrer Ärztin besprechen.
- Essen Sie weniger stark gesalzene Lebensmittel wie Chips, Fleisch, Fertiggerichte etc.
- Wegen möglicher Wassereinlagerungen kann es notwendig sein, weniger zu trinken. Bitte sprechen Sie jedoch dies vorher mit Ihrem Arzt oder Ihrer Ärztin ab.
- Versuchen Sie, proteinhaltige Nahrung und Cholesterin zu verringern
- Vermeiden Sie stark gesalzene Lebensmittel wie Chips, Fleisch, Fertiggerichte etc.
Haben Sie schon einmal daran gedacht, eine professionelle Ernährungsberatung aufzusuchen? Diese Expert:innen können Sie dabei unterstützen, einen Mahlzeitenplan aufzustellen, sodass Sie Ihr optimales Gewicht halten und alle notwendigen Nährstoffe zuführen. Und dabei sicher sein können, dass es Ihnen schmeckt und die Mahlzeiten ohne großen Aufwand zuzubereiten sind.
AL-Amyloidose und Bewegung: Sport tut gut
Auch Bewegung und Sport können einen Beitrag leisten, um Lebensqualität und Wohlbefinden zu stärken. Trotz Ihrer Amyloidose können Sie im Allgemeinen normale, alltägliche Aktivitäten durchführen – so, wie Sie dazu in der Lage sind. Sie können so der durch die Krankheit bedingten Abnahme von Kraft und Kondition entgegenwirken. Treten jedoch Müdigkeit oder Atemnot auf, sollten Sie sich besser ausruhen. Bei Amyloidose mit Herzbeteiligung sollten Sie nicht intensiv Sport treiben.13
Fragen Sie bitte Ihre Ärztin oder Ihren Arzt, welches Aktivitätsniveau und welches Training für Sie optimal ist und ob ggf. Physiotherapie für Sie in Frage kommt. Strengen Sie sich dabei nicht über das vom/von der Ärzt:in empfohlene Aktivitätsniveau hinaus an.1 Auch Krankenversicherungen bieten Unterstützung an, von der Sie evtl. profitieren: Erkundigen Sie sich!
Leistungen und Hilfe für Betroffene mit AL-Amyloidose
Eine chronische Erkrankung wie die AL-Amyloidose kann das Leben tiefgreifend verändern und viele Herausforderungen mit sich bringen, für Betroffene und ihre Angehörigen. Oftmals führt die veränderte Lebenssituation auch dazu, dass der aktuelle Beruf nicht oder nur noch eingeschränkt ausgeübt werden kann. In anderen Fällen entscheiden sich Menschen bewusst dafür, ihr Leben aufgrund der Erkrankung neu zu gestalten und andere Prioritäten zu setzen. Wenn Menschen krank sind oder nicht mehr arbeiten, können auch Sozialleistungen Betroffene wirtschaftlich unterstützen.
Hier finden Sie folgende Themen sowie weitere Informationen und Tipps rund um Hilfsangebote und Leistungen auch für Patient:innen mit Amyloidose und ihre Angehörigen:
Die Themen:
- Übersicht über Sozialleistungen für Krebspatienten
- Patientenverfügung, Vorsorgevollmacht und Betreuungsverfügung
- Recht aus Selbstbestimmung
- Krebsberatungsstellen
- Finanzielle Regelungen in der Palliativpflege
Häufig gestellte Fragen zu AL-Amyloidose
Was ist eine Amyloidose?
Wer ist besonders gefährdet, eine AL-Amyloidose zu entwickeln?
Die Krankheit tritt meist bei Menschen über 60 Jahren auf, ist aber selten. Personen mit bestimmten Plasmazellerkrankungen, wie Multiples Myelom, haben ein erhöhtes Risiko. Eine Amyloidose bei Familienangehörigen, eine Vorgeschichte oder unklare Organprobleme sollten ebenfalls Anlass für eine Abklärung sein. Eine frühzeitige Diagnosestellung kann die Prognose verbessern.
Was ist eine kardiale Amyloidose?
Als kardiale Amyloidose werden die Folgen einer Ablagerung fehlgefalteter Proteine im Herzen im Rahmen der Amyloidose bezeichnet. Diese kann sich etwa als Herzmuskelschwäche, Herzmuskelverdickung, Atemnot, niedriger Blutdruck oder Wassereinlagerungen in den Beinen äußern.
Wie macht sich eine AL-Amyloidose bemerkbar?
Symptome und Zeichen einer AL-Amyloidose werden durch Ablagerung von Eiweißklumpen in Organen verursacht: unter anderem in Herz (Herzmuskelschwäche, Müdigkeit, Atemnot, Wassereinlagerungen), Magen-Darm-Trakt (Nährstoffmangel, Durchfall und/oder Verstopfung), Nerven (z. B. Empfindungsstörungen) und Niere (Nierenschwäche, Eiweißverlust).
Wie wird die Diagnose einer AL-Amyloidose gesichert?
Beweisend für die Diagnose einer AL-Amyloidose ist die Anfärbung von Amyloidablagerungen mit dem Farbstoff „Kongorot“. Amyloidablagerungen lassen sich mit polarisiertem Licht grünlich leuchtend anfärben. Die Gewebeprobe wird z. B. aus Unterhautfettgewebe, Niere, Speicheldrüse oder Magen-Darm-Trakt durch eine Biopsie gewonnen.
Was hat eine MGUS mit einer AL-Amyloidose zu tun?
Bei neun von zehn Patient:innen mit AL-Amyloidose liegt der Erkrankung eine sogenannte monoklonale Gammopathie unklarer Signifikanz (MGUS) zugrunde. Hierbei kommt es zur vermehrten Bildung bestimmter Immunglobuline (Proteine) durch weiße Blutzellen, die verklumpen und sich in Organe ablagern können.
Welche Blutwerte sind bei AL-Amyloidose erhöht?
Es gibt keinen Blutwert, der typischerweise durch die AL-Amyloidose verändert ist. Veränderungen von Laborwerten können allerdings bei Funktionsstörungen bestimmter Organe nachgewiesen werden, etwa der Nieren- und/oder Leberwerte oder des Herzmarkers NT-proBNP.
Welche Behandlungsmöglichkeiten gibt es für AL-Amyloidose?
Die Behandlung zielt darauf ab, die Bildung von Amyloidproteinen zu stoppen und Organschäden zu begrenzen. Häufig werden neben einer Chemotherapie Antikörper in Kombination mit weiteren Arzneistoffen eingesetzt, um die zugrunde liegenden Plasmazellen zu kontrollieren, die die Proteine produzieren. In einigen Fällen kann eine Stammzelltransplantation in Erwägung gezogen werden. Unterstützende Therapien helfen, die Symptome zu lindern und die Lebensqualität zu verbessern.
Weiterführende Links
Dieser Text entspricht den redaktionellen Standards der J&J withMe und wurde von Dr. Sarah Tabori, einem Mitglied unserer medizinischen Redaktionskonferenz, geprüft. Lernen Sie hier die Mitglieder unserer medizinischen Redaktionskonferenz kennen.
EM-150081
